Ulcerøs kolitt er en kronisk betennelse i tykktarmen. Typisk tegn er diaré med blod og slimblandinger. Det er også smerter, ofte i venstre øvre del av magen. Ulcerøs kolitt utvikler seg vanligvis i form av tilbakefall: I løpet av den symptomfrie perioden er en normal hverdag mulig. Derimot kan et sykehusopphold være nødvendig under et dytt. Les her hvordan du kan hjelpe deg med ulcerøs kolitt, hvordan kostholdet påvirker sykdommen og hvordan det faktisk kommer til tarmbetennelsen.

oversikt
- Hva er kolitt ulcerosa? En kronisk inflammatorisk tarmsykdom som påvirker endetarmen og ofte tykktarmen.
- symptomer: u. a. blodig slimete diaré, krampaktig smerter i bekkenet, kolkende smerter i nedre del av magen, oppblåsthet, tap av kraft
- risiko: massiv utvidelse av tarmen (megacolon) med fare for perforering av tarmen og peritonitt (peritonitt); alvorlig og muligens livstruende blødning; Vekstlidelser hos barn; økt risiko for tykktarmskreft (tykktarmskarsinom, tykktarmskreft).
- årsaker: ukjent; antagelig er en genetisk disponering i kombinasjon med forskjellige risikofaktorer ansvarlig for patogenesen.
- undersøkelser: fysisk undersøkelse, blodprøver, avføringsundersøkelse, koloskopi, ultralyd i underlivet, muligens ytterligere bildebehandling (røntgen, computertomografi, magnetisk resonansavbildning)
- behandling: Medisiner for å lindre symptomene (5-ASA som mesalazin, kortison, etc.), kirurgi om nødvendig
- prognose: Med riktig terapi kan vanligvis få klager over ulcerøs kolitt under kontroll. En sjanse for bedring eksisterer så langt bare med fjerning av tykktarmen og endetarmen.
Ulcerøs kolitt: beskrivelse
Ulcerøs kolitt, samt Crohns sykdom, er blant kronisk inflammatorisk tarmsykdom (CED). Ofte er det vanskelig å skille de to sykdommene. En stor forskjell er imidlertid ved ulcerøs kolitt Bare endetarmen og muligens tykktarmen betent mens Crohns sykdom kan påvirke hele fordøyelseskanalen (fra munnen til anus).
I tillegg utvikles ulcerøs kolitt flat spredt betennelsedet er vanligvis begrenset til det øverste laget av tarmveggen (tarmslimhinnen), Ved Crohns sykdom forekommer derimot ujevn inflammatoriske foci, som kan påvirke alle lag av tarmveggen.
Ulcerøs kolitt rammer vanligvis unge mellom 16 og 35 år. I prinsippet kan sykdommen oppstå i alle aldre.
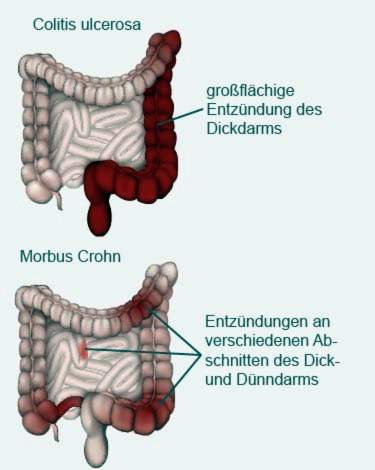
Omfang av ulcerøs kolitt
Ulcerøs kolitt starter alltid fra endetarmen. Derfra kan den spre seg mer eller mindre bredt til tykktarmen:
Hos mange pasienter er imidlertid betennelsen begrenset til endetarmen. Så snakker man om en proktitt, Hvis den også strekker seg til venstre kolon, ligger en Linksseitencolitis før. Hos noen pasienter strekker betennelsen seg enda lenger opp i tykktarmen. Til slutt, hvis hele tykktarmen (ved siden av endetarmen) betent, kalles det pancolitis.
Med forekomsten av kolitt øker også alvorlighetsgraden av symptomer.
Ulcerøs kolitt: Ulike kurs
Mer enn 80 prosent av de berørte er ulcerøs kolitt relapsing: Faser med mer eller mindre alvorlige symptomer (akutte tilbakefall) veksler med faser uten betennelse og ubehag. Legene snakker om en kronisk tilbakefallende kurs.
Hos omtrent ti prosent av pasientene tar sykdommen en kronisk-kontinuerlig kurs: Her stopper ikke klagene helt etter et løft.
I noen få tilfeller viser ulcerøs kolitt en fulminant kursSykdommen starter plutselig med alvorlig, blodig diaré, sterke magesmerter og høy feber. Pasienter kan raskt tørke ut og utvikle sjokksymptomer. Rundt tre av ti syke dør i prosessen.
Ulcerøs kolitt: symptomer
Ulcerøs kolitt begynner ofte snikende og oppfattes sent av de berørte. Jo lenger betennelsen sprer seg i tarmen, jo sterkere blir symptomene. Med en akutt sårdannelse i kolitt, så alvorlige symptomer kan oppstå at syke må behandles på sykehuset.
Avhengig av alvorlighetsgrad og forløp av sykdommen forekommer forskjellig sterk Symptomer (med kraft) på. Disse inkluderer:
- blodig slimete diaré flere ganger om dagen og også om natten
- smertefull hastighet hastighet (Tenesmen)
- krampaktig smerter i bekkenet, spesielt før avføring
- kolicky magesmerter, vanligvis i venstre nedre del av magen, muligens assosiert med mild feber
- nattlig stoltrang
- Flatulens, som kan føre til ufrivillig ekskrement (fekal inkontinens)
- Vekttap, tretthet og tap av ytelse
- Anemi (på grunn av den blodige diaréen)
I tillegg kan du det Ubehag utenfor tarmen (men sjeldnere enn Crohns sykdom). Den vanligste er betennelse i leddene (leddgikt), ryggraden eller sakrum. Noen pasienter utvikler betennelse i øynene eller bentap (osteoporose). På huden kan det danne små magesår, suppurations eller rødfiolette knuter (spesielt foran på underbenet). I noen tilfeller oppstår betennelse i gallegangene i og utenfor leveren (først og fremst skleroserende kolangitt).
Ulcerøs kolitt: komplikasjoner
En fryktet komplikasjon av ulcerøs kolitt er den såkalte giftig megacolonNår betennelsen sprer seg til hele tarmveggen, kan tarmen utvide seg akutt. Avføringen kan ikke lenger transporteres, fordi tarmen er lam (tarmparalyse, paralytisk ileus). Det viser bildet av det akutte underlivet (akutt mage): Magen er distansert, hard og gjør vondt kraftig. Pasientene har høy feber.
I tillegg er det fare for at den massivt forstørrede tarmen sprenger (Darmdruchbruch, Perforering). Så tarminnhold (avføring) tømt inn i bukhulen – det utvikler en peritonitt (Peritonitis). I slike tilfeller eksisterer fatal!
En annen komplikasjon kan være ulcerøs kolitt kraftig blødning Magesår i tarmslimhinnen, som dannes som et resultat av betennelse, kan bryte og blø. I alvorlige tilfeller kan blodtapet være så alvorlig at pasienten besvimer. Blødningen kan til og med være livstruende!
En kolitt ulcerosa hos barn kan hemmet vekst forårsake. Disse kan forverres ved et dårlig kosthold.
Personer med ulcerøs kolitt har økt risiko i tillegg til tykktarmskreft (Tykktarmskreft, tykktarmskarsinom).
Ulcerøs kolitt: behandling
Siden årsakene til ulcerøs kolitt ikke er kjent ennå, kan den ikke behandles kausalt. Men det er mye som kan gjøres for å lindre ubehaget og forlenge tiden mellom episoder med sykdom. Det er forskjellige narkotika tilgjengelig. Komplikasjoner kan kreve ytterligere medisiner (for eksempel antibiotika for ytterligere bakteriell infeksjon).
en drift kommer i alvorlige eller kompliserte tilfeller av ulcerøs kolitt i spørsmålet. I tillegg kan pasienter hjelpe seg selv med å håndtere sykdommen og lindre symptomene. Les mer om de enkelte komponentene i kolitt-ulcerøs behandling i de følgende seksjonene.
Ulcerøs kolitt: medisiner
Ved ulcerøs kolitt fungerer medisiner best på stedet for betennelse i tarmen, for eksempel stikkpiller eller klyster. Denne målrettede lokale anvendelsen av medisinene er mindre sannsynlig å forårsake bivirkninger enn de som brukes systemisk (for eksempel tabletter).
Følgende medisiner er tilgjengelige for behandling av ulcerøs kolitt:
- 5-ASA (5-aminosalicylsyre): har betennelsesdempende og administreres som en forløper, vanligvis som mesalazin. Mulige doseringsformer inkluderer stikkpiller, klyster, skum (introdusert over anus) og tabletter.
- Kortikosteroider («kortison»): fungerer også som betennelsesdempende (f.eks. prednisolon). I lettere tilfeller brukes de lokalt (som stikkpiller eller klyster), i tilfelle alvorlige symptomer i tablettform.
- immunsuppressive: Midler som demper aktiviteten til immunsystemet (f.eks. Azathioprin, metotrexat, ciclosporin A, takrolimus). Dette kan påvirke sykdomsforløpet positivt. De brukes i alvorlig eller komplisert ulcerøs kolitt (for eksempel når kortison ikke er effektivt eller ikke tolereres).
- TNF-antistoff: Midler som hemmer den inflammatoriske messenger TNF (f.eks. Adalimumab, golimumab, infliximab). Kan vurderes i mer alvorlige tilfeller av ulcerøs kolitt, hvis kortison ikke er effektivt eller ikke tolereres. TNF-hemmere er blant de såkalte biologene (bioteknologisk produserte medisiner som spesifikt griper inn i visse kroppsprosesser).
Hvilke medisiner som brukes i enkelttilfeller for ulcerøs kolittbehandling avhenger av flere faktorer. I tillegg til omfanget av symptomene, spiller styrken og omfanget av betennelsen i tarmen en rolle. I tillegg tar legen hensyn til i terapiplanlegging hvor bra pasienten har respondert på ulcerøs kolittmedisiner og hvor høy hans risiko for tykktarmskreft.
Sist, men ikke minst, skiller man mellom thrust terapi (Behandling av en fersk episode) og vedlikeholdsbehandling (for å forlenge symptomfrie intervaller mellom angrep, også kalt vedlikehold av remisjon).
thrust terapi
Ved en akutt sykdomsutvikling av ulcerøs kolitt økes behandlingen gradvis, tilpasset sykdommens alvorlighetsgrad.
ved mild til moderat ulcerøs kolitt Som regel brukes 5-ASA (mer presist: mesalazin). Ved ren endartitt (proktitt) er vanligvis et mesalazinpillepiller (eller mesalazin-rektalt skum eller klyster) tilstrekkelig en gang om dagen. Hvis dette ikke er nok, mottar pasienter i tillegg mesalazin i oral form (tabletter, granulater) eller en aktuell kortison (for eksempel rektalt skum av Budenoside).
Hvis betennelsen også strekker seg til tykktarmen, gis mesalazin både lokalt (som skum eller klyster) og systemisk (som tablett). Doseringen avhenger av graden av betennelse i tarmen. Hvis mesalazin ikke fungerer eller ikke tolereres, foreskriver legen kortisontabletter.
en alvorlig ulcerøs kolitt behandles fra begynnelsen av med kortison (og legevakt på sykehuset). Legemidlet administreres i tablettform eller via en blodåre (som en infusjon / injeksjon). Hvis kortisonet er utilstrekkelig, mottar pasienten immunsuppressiva eller TNF-antistoffer.
Alvorlig ulcerøs kolitt refereres til når flere kriterier er oppfylt. Disse inkluderer omtrent seks eller mer alvorlig blodig diaré i løpet av dagen, feber, rask hjerterytme (takykardi) og anemi.
vedlikeholdsbehandling
Når en sykdom har gått, bør pasienter fortsatt 5-ASA i minst to år daglig (helst mesalazin). Dette kan bidra til å forhindre tilbakefall og redusere risikoen for tykktarmskreft. Avhengig av omfanget av betennelsen, kan en lokal applikasjon (skum, stikkpiller) eller en systemisk applikasjon (tabletter) være nyttig. Noen ganger er det også nødvendig å administrere mesalazin både lokalt og systemisk.
Foruten mesalazin er sulfasalazin også et 5-ASA-preparat. Begge stoffene er like effektive. Imidlertid har sulfasalazin en høyere risiko for bivirkninger. Derfor bør mesalazin foretrekkes for vedlikeholdsbehandling.
Hvis den daglige 5-ASA-applikasjonen forårsaker et fornyet løft, fremtiden Vedlikeholdsterapi «utviklet» (opptrapping av terapi)For eksempel kan legen øke doseringen av 5-ASA eller i stedet foreskrive immunosuppressants eller TNF antistoffer. Den optimale påføringsvarigheten av de to siste gruppene medikamenter er kjent, men ennå ikke.
Kortison er ikke egnet for vedlikeholdsbehandling av ulcerøs kolitt: Det er ikke effektivt for dette formålet og kan forårsake alvorlige bivirkninger ved langvarig bruk (osteoporose, grå stær osv.).
Når mesalazin ikke tolereres, får pasienter med ulcerøs kolitt noen ganger preparater Escherichia coli Nissle, Dette er ikke-patogene tarmbakterier, som bør forlenge symptomfrie intervaller. Så langt er det imidlertid bare noen få studier på bruk av E. coli Nissle som vedlikeholdsbehandling for ulcerøs kolitt. Derfor er det ingen endelig evaluering av eksperter.
Ulcerøs kolitt: kirurgi
Noen ganger kan ulcerøs kolitt ikke lenger kontrolleres med medisiner. Da er en operasjon uunngåelig. Det samme gjelder hvis tykktarmskreft eller en forløper er blitt påvist. Ved giftig megacolon såvel som alvorlig, ikke-fordøyelig blødning, må kirurgi utføres så raskt som mulig!
Under operasjonen fjerner kirurgen hele tykktarmen fra endetarmen (proctocolectomy). Fra den ene delen av tynntarmen danner han en sekk, som han forbinder med anus. Når alt er blitt helbredet, fungerer denne sekken som en ny endetarm. Inntil da kan avføringen tømmes gjennom et kunstig tarmuttak, som kirurgen midlertidig bruker.
Etter operasjonen trenger pasienter ikke lenger medisiner mot ulcerøs kolitt. Imidlertid kan avføringsatferden endre seg: Noen pasienter har mer avføring etter inngrepet enn før. I tillegg kan stolen være tynnere og jevnere.
Ulcerøs kolitt: Du kan gjøre det selv
Gå til legen ved det første tegn på blod i avføringen. Å starte med push-terapi på et tidlig stadium kan forkorte og lindre skyvekraften. Under en alvorlig akutt dytting bør du ligge i sengen.
ta psykologisk hjelp på krav! En psykolog eller psykoterapeut kan hjelpe deg med å takle tilstanden din bedre. På sin side kan en bedre avtale lindre ubehaget – ikke undervurder innflytelsen fra psyken!
Bli med en støttegruppe for personer med ulcerøs kolitt (eller generelt med inflammatorisk tarmsykdom). Deling med andre syke kan hjelpe med sykdomshåndtering.
I tillegg brukes alternative behandlinger for ulcerøs kolitt, som TCM (inkludert akupunktur) eller urtemedisin, noen ganger for å støtte ortodoks medisin. For å øke livskvaliteten og trivselen kan du prøve avslapning, yoga, meditasjon eller regelmessig trening (som jogging).
Ulcerøs kolitt: kosthold
For kostholdet ved ulcerøs kolitt er det generelt ingen spesifikke krav. De berørte bør ta hensyn til et balansert, variert kosthold.
Ved ulcerøs kolitt kan det også være ganske enkelt mangel kommer. Disse inkluderer for eksempel mangel på jern, sink, vitamin B12 eller folsyre samt anemi. Nedsatt bentetthet (osteopeni) eller bentap (osteoporose) samt underernæring kan også være et resultat av ulcerøs kolitt. I slike tilfeller er et tilpasset kosthold veldig nyttig, for eksempel mange kalsiumrike matvarer i svake bein. Pasienter må spørre legen eller ernæringsfysiologen om råd.
Ved alvorlige mangelsymptomer, bør ytterligere preparater som inneholder de manglende vitaminene eller mineralene tas i samråd med den behandlende legen.
Noen ulcerøs kolittpasienter tåler generelt eller dårlig ernæringskomponenter under en sykdomssprut. Kostholdet bør ta hensyn til dette deretter. Så du bør for eksempel på a intoleranse av laktose (laktoseintoleranse) unngår eller i det minste begrenser forbruket av melk og melkeprodukter som ost eller yoghurt.
I akutte episoder råder eksperter lite fiber å spise (så for eksempel fullkornsbrød eller belgfrukter). Fordi de uoppløselige fibrene får avføringen til å svelle og stimulere avføring – veldig ugunstig, hvis du allerede har diaré. også Kaffe og varme krydder man bør heller unngå, fordi de i tillegg kan irritere tarmslimhinnen.
Ulcerøs kolitt: årsaker og risikofaktorer
Som med mest kronisk inflammatorisk tarmsykdom, gjelder ulcerøs kolitt også: årsaker og risikofaktorer er dårlig forstått.
Naturligvis spiller en genetisk disposisjon en viktig rolle her. Fordi ulcerøs kolitt noen ganger forekommer ofte i familier. Således har søsken til pasienter sammenlignet med normalbefolkningen 10 til 50 ganger høyere risiko for også å lide av ulcerøs kolitt.
Den genetiske disposisjonen alene fører ikke til utbrudd av ulcerøs kolitt. Kosthold, infeksjoner og et forstyrret immunsystem kan også være involvert i patogenesen. Psyken kan også ha innflytelse, for eksempel separasjons frykt.
Psykisk stress kan også utløse eller forverre en sykdom i eksisterende ulcerøs kolitt.
Det er indikasjoner på at personer hvis blindtarmen er fjernet har en lavere risiko for å utvikle ulcerøs kolitt. Årsaken til dette er ukjent.
Ulcerøs kolitt: undersøkelser og diagnose
Avklaringen av en (mistenkt) ulcerøs kolitt er sammensatt av flere byggesteiner. Først vil legen snakke i detalj med pasienten som For å heve medisinsk historie (Anamnesis): Blant annet kan han beskrive symptomene nøyaktig og ber om eventuelle eksisterende tilstander og for kjent ulcerøs kolitt i familien. Annen viktig informasjon for legen, for eksempel, er om pasienten har røykt eller røkt og tar medisiner regelmessig.
Fysisk undersøkelse
Etter anamneseintervjuet følger en fysisk undersøkelse. Dette inkluderer også at legen med en finger skanner pasientens anus (digital-rektal undersøkelse). Ved ulcerøs kolitt kan en komplikasjon danne en svulst i endetarmen, som ofte kan merkes på denne måten.
blodprøver
Det neste viktige trinnet er et blodprøveI pasientens blod måles forskjellige parametere, for eksempel betennelsesverdiene CRP (C-reaktivt protein) og blodsedimentering (erytrocytsedimentasjonsrate, BSG). Elektrolyttene natrium og kalium bestemmes også. På grunn av hyppig diaré kan det ha utviklet seg en tilsvarende mangel.
Mengden blodalbumin gir bevis på ernæringsstatus for pasienten. Forhøyede nivåer av leverenzymer Gamma-GT og alkalisk fosfatase (AP) kan indikere om betennelse i gallegangene i og utenfor leveren (primær skleroserende kolangitt) har utviklet seg – en komplikasjon av ulcerøs kolitt. Andre blodparametere bestemmes også, for eksempel hvite blodlegemer (leukocytter), jernnivåer og nyreverdier.
avføring undersøkelse
Ved ulcerøs kolitt kan visse bakterier (bakterier, virus, parasitter) lett spre seg i tarmen – spesielt under et akutt dytt. Å utelukke en slik infeksjon vil være en avføring undersøkelse gjort.
koloskopi
En pålitelig metode for å oppdage ulcerøs kolitt og bestemme omfanget er en Koloskopi (koloskopi), Et tynt, fleksibelt, rørformet instrument (endoskop) settes over anus og avanseres i tykktarmen. På spissen av endoskopet er et lite kamera og en lyskilde. Dette gjør at legen kan undersøke tarmen fra innsiden. Dermed kan slimhinneforandringer og betennelse, som de forekommer ved ulcerøs kolitt, sees. Legen kan også bruke endoskopet for å trekke ut en vevsprøve for analyse på laboratoriet.
Etter diagnose av ulcerøs kolitt, utføres regelmessige koloskopier som kontroller.
Ofte er det ikke lett å skille mellom de to kroniske inflammatoriske tarmsykdommene, ulcerøs kolitt og Crohns sykdom. I tvilsomme tilfeller må det også den gjenværende fordøyelseskanalen blir undersøkt endoskopisk være. Ved Crohns sykdom kan betennelser og slimhinneforandringer også bli funnet der. Ved hjelp av den såkalte esophagogastroduodenoscopy spiserøret, mage og tolvfingertarmen (øvre del av tynntarmen) undersøkes ved hjelp av et endoskop. Legen kan også ta vevsprøver.
Hele tynntarmen kan kontrolleres bedre fra innsiden ved bruk av kapselendoskopi. Det bittelille endoskopet på størrelse med en vitaminkapsel svelges og filmer innsiden av fordøyelseskanalen på vei til anus. Bildene sendes via den innebygde senderen til en dataopptaker som pasienten har med seg. Metoden er veldig skånsom. Imidlertid kan ingen vevsprøver tas.
Prosedyrer for avbildning
Både for diagnose og gjentatte ganger i det videre sykdomsforløpet, magen pr ultralyd (Sonografi) undersøkt. For eksempel kan legen oppdage betente tarmseksjoner. Selv en sterkt forstørret tarm (megacolon) som en farlig komplikasjon kan oppdages i ultralyden. I dette tilfellet vil legen i tillegg en Røntgen av tarmen la lage.
I visse tilfeller er det fortsatt andre bildeteknikker nødvendig. For eksempel, i tilfelle av en innsnevring i tykktarmen (tykktarmen stenose), vil legen bestille en computertomografi eller magnetisk resonansavbildning (MRI) og ta en vevsprøve fra det iøynefallende området. Det er mistanke om tykktarmskreft her!
Pasienter med ulcerøs kolitt har økt risiko for å utvikle tykktarmskreft. Derfor bør de gå til legen for regelmessig kontroll.
Ulcerøs kolitt: sykdomsforløp og prognose
I likhet med begynnelsen er sykdomsforløpet ved ulcerøs kolitt uforutsigbart. Det meste av tiden sykdommen er i tilbakefall. Fysisk og mental stress kan utløse et løft. Tiden mellom to påfølgende spurts kan være forskjellig. Ubehaget under en dytting er heller ikke det samme for hver push og hver pasient.
Avhengig av spredning av betennelse, varierer prognosen for ulcerøs kolitt. Ved hjelp av medisinsk behandling kan symptomene og sykdomsforløpet holdes under kontroll. Hvis ulcerøs kolitt er begrenset til endetarmen, er dette vanligvis tilstrekkelig for at de som blir rammet til å leve et rimelig normalt liv med normal forventet levealder. Jo mer omfattende betennelsen i tarmen er, desto vanskeligere er imidlertid ofte behandlingen og prognosen for ulcerøs kolitt. Sykdommen er for øyeblikket kurbar ved å fjerne hele tykktarmen.
pouchitt
En mulig konsekvens av fjerning av tykktarmen og endetarmen er den såkalte pouchitis: «pouch» er den sekken som tynntarmsreservoaret kalles, som dannes i løpet av operasjonen til en kunstig endetarm. Dette betenner hos omtrent halvparten av pasientene i årene etter operasjonen. Tegn på pouchitt inkluderer diaré, tarmblødning og feber. Kameraer med kortison eller antibiotika kan hjelpe mot betennelsen.
Pouchitt kan også bli kronisk.
Økt kreftrisiko
Ulcerøs kolitt øker risikoen for tykktarmskreft – spesielt når betennelsen i tarmen er veldig omfattende. Sykdommens varighet spiller også en rolle: etter 15 til 20 år med ulcerøs kolitt får omtrent åtte prosent av pasientene tykktarmskreft. Unnlatelse av å oppdage og behandle det i tide kan redusere forventet levealder for de berørte betydelig. Derfor, i tilfelle ulcerøs kolitt, anbefales det regelmessige kontroller (koloskopi med prøvetaking). I hvilke tidsintervaller undersøkelsene er meningsfulle, erfarne ulcerøs kolittPasienter fra sin behandlende lege.
Ytterligere informasjon
bøker:
- Inflammatorisk tarmsykdom: Crohns sykdom / ulcerøs kolitt fra tyske Crohns sykdom / ulcerøs kolittforening – DCCV e.V., HIRZEL, 2006
- Den store pasientguiden til Crohns sykdom og ulcerøs kolitt av Julia Seiderer-Nack, Zuckschwerdt, 2013
retningslinjer:
- Retningslinje «Ulcerøs kolitt» fra det tyske samfunnet for gastroenterologi, fordøyelsessykdom og metabolske sykdommer (2018)
Selvhjelp:
- DCCV e.V. – Tysk Crohns sykdom / ulcerøs kolittforening